Vitamin D schützt vor Herzinfarkt, Schlaganfall, Krebs und vorzeitigem Tod, aber auch vor Frühgeburten, gefährlichen Schwangerschaftskomplikationen, Fruchtbarkeits- und Libidostörungen, Übergewicht, Depressionen, Burnout, Osteoporose, Knochenbrüchen, Arthrose, Arthritis, Alzheimer, Parkinson, Immunschwäche und Neurodermitis. Das zeigen aktuelle Studien. Entdecken Sie, wie Vitamin D Ihr Leben retten und Ihre Lebensqualität deutlich verbessern kann.
Inhalt
Vitamin D gegen Krebs
Forscher untersuchten in zwei Kohortenstudien mit 2304 Frauen im Alter von 55+ Jahren den Zusammenhang zwischen Vitamin D und dem Krebs. Die Studie berücksichtigte alle invasiven Krebsarten außer Hautkrebs. Die Studiendauer lag bei ca. 3,9 Jahren:
Ergebnis: Frauen mit einer Serum-Vitamin-D-Konzentration von 40 ng/ml (Nanogramm pro Milliliter) oder mehr hatten im Vergleich zu weniger als 20 ng/ml ein 67% geringeres Krebsrisiko. Die Studie wurde im Jahre 2016 von der Fachzeitschrift für Wissenschaft und Medizin The Public Library of Science (PLOS) veröffentlicht.
Aber was genau ist eigentlich Vitamin D?
Vitamin D Definition
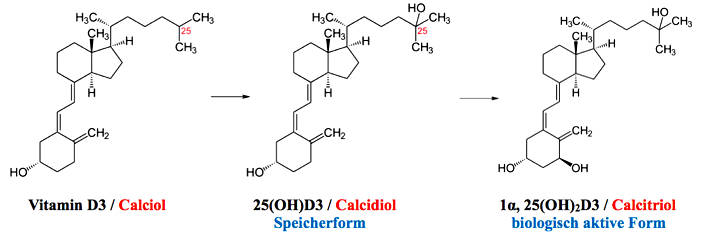
Vitamin D, genauer gesagt Vitamin D3, ist ein fettlösliches Vitamin, das zu den Secosteroiden gehört und auch als Cholecalciferol oder kurz Calciol bezeichnet wird. Im Gegensatz zu anderen Vitaminen kann der Körper Vitamin D3 aus dem körpereigenen Metaboliten 7-Dehydrocholesterol selbst herstellen. Deshalb ist Vitamin D3 streng genommen kein Vitamin, sondern ein Prohormon, also die Vorstufe eines Hormons:
Vitamin D Hormon
Die Bildung von Vitamin D3 erfolgt, wenn die UVB-Strahlen der Sonne auf die nackte Haut treffen.
Die im Internet verbreitete Aussage, „Vitamin D wird in jeder Zelle gebildet“, ist falsch.
Nur Hautzellen sind dazu in der Lage, wenn sie einer genügend hohen UVB-Strahlung ausgesetzt sind.
Das in der Haut aus 7-Dehydrocholesterol gebildete Vitamin D3 (Calciol) gelangt über das Blut in die Leber, wo es mithilfe des Enzyms 25-Hydroxylase zu Calcidiol [25(OH)D3] umgewandelt und wieder ins Blut abgegeben wird.
Ein kleiner Teil des in der Leber gebildeten Calcidiols wird in der Niere mithilfe des Enzyms 1α-Hydroxylase in seine biologisch aktive Hormonform 1α,25(OH)2D3 (Calcitriol) umgewandelt und wieder ins Blut abgegeben, wo es als primärer Regulator für die Calciumabsorption im Darm vor allem den Calciumstoffwechsel steuert (endokrine Hormonwirkung).
Vitamin D3 hat eine Halbwertszeit von 19-25 Stunden, Calcidiol eine von 19 Tagen und Calcitriol hat von 2-6 Stunden. Als Halbwertszeit wird die Zeit bezeichnet, nach der die Hälfte des Stoffes abgebaut ist.
| Vitamin D | Synonym | Bildungsort | Funktion | Halbwertszeit |
|---|---|---|---|---|
| Vitamin D3 | Calcidiol | Haut | Prohormon | 19-25 Stunden |
| 25(OH)D3 | Calcidiol | Leber | zirkulierende Speicherform | 19 Tage |
| 1α,25(OH)2Vitamin D3 | Calcitriol | Niere | Hormon | 2-6 Stunden |
Vitamin D Metabolismus
 Heute weiß man, dass nicht nur die Niere aus Calcidiol Calcitriol herstellen kann. Beinahe jede Körperzelle ist wohl dazu in der Lage. Einige Gewebearten verfügen sogar über die Fähigkeit, das in der Haut gebildete oder mit der Nahrung aufgenommene Vitamin D3 (Calciol) über die Zwischenstufe Calcidiol direkt in die biologisch aktive Hormonform von umzuwandeln.
Heute weiß man, dass nicht nur die Niere aus Calcidiol Calcitriol herstellen kann. Beinahe jede Körperzelle ist wohl dazu in der Lage. Einige Gewebearten verfügen sogar über die Fähigkeit, das in der Haut gebildete oder mit der Nahrung aufgenommene Vitamin D3 (Calciol) über die Zwischenstufe Calcidiol direkt in die biologisch aktive Hormonform von umzuwandeln.
Das in den Zellen gebildete Calcitriol aktiviert den sogenannten Vitamin-D-Rezeptor (VDR). Der aktivierte VDR lagert sich im Zellkern an die DNS an und steuert durch An- oder Abschalten bestimmter Gene die Proteinsynthese. Vitamin D bringt also das jeweilige Zielgewebe dazu,
- entweder bestimmte Proteine herzustellen und/oder sie zu aktivieren und die hergestellten (aktivierten) Proteine zum Schutz der Zelle einzusetzen oder sie an ihre Umgebung abzugeben, um ihr Umfeld von Störfaktoren zu befreien, die den Stoffwechsel schädigen,
- oder die Produktion anderer Proteine (z. B. Entzündungsfaktoren) herunterzufahren.
Welche Proteine das sind, hängt von der jeweiligen Gewebeart und den Bedürfnissen des Stoffwechsels ab. Je größer die Vitamin D Zufuhr ist, desto stärker reagiert die Zelle.
Das in den extrarenalen (außerhalb der Niere) Zellen produzierte Vitamin-D-Hormon wird nicht ins Blut abgegeben; es wirkt nur auf die Zielzelle selbst und – über die ausgeschütteten Proteine – auf ihre unmittelbare Umgebung (autokrine und parakrine Hormonwirkung). Man schätzt, dass mehr als 80% des Vitamin D dem autokrinen Stoffwechselweg zugeführt werden.
Die autokrine (zellinterne) Hormonwirkung von Vitamin D ist nicht von der Serumkonzentration des Hormons Calcitriol abhängig, sondern nur von der Calcidiol-Serumkonzentration.
Eine erhöhte Vitamin D Zufuhr bewirkt
- eine Zunahme der 25(OH)D3-Serumkonzentration,
- eine gesteigerte Aufnahme von Calcium und Phosphat im Dünndarm und
- eine Zu- oder Abnahme des Calcitriolspiegels im Blut.
Wie sich der Calcitriolspiegel bei erhöhter Vitamin D Zufuhr ändert, hängt u. a. von der Calciumversorgung ab:
- Falls trotz erhöhter Calciumresorption im Dünndarm noch immer zu wenig Calcium im Blut landet, steigt der Calcitriolspiegel, um auch die Ausscheidung von Calcium über die Nieren zu reduzieren.
- Falls die erhöhte Calciumaufnahme im Dünndarm zu einer zu hohen Calciumversorgung im Blut führt, wird der Calcitriolspiegel reduziert, um das überschüssige Calcium über die Nieren auszuscheiden und die Calciumaufnahme im Darm herunterzufahren.
Eine gute Vitamin-D-Versorgung lässt sich also nur am Calcidiolspiegel ablesen. Deswegen ist die Calcidiolkonzentration [25(OH)D] im Serum der beste Marker für die Ermittlung des Vitamin-D-Status. Aus diesem Grund erfolgt die Messung des Vitamin D Status beim Arzt über die Messung der Serumkonzentration von Calcidiol.
Die endokrine Wirkung von Vitamin D und deren Einfluss auf den Calciumstoffwechsel ist lange bekannt. Die autokrine Wirkung ist Gegenstand der aktuellen Forschung und treibt die Grenzwerte für den täglichen Bedarf an Vitamin D immer weiter in die Höhe, weil immer mehr Stoffwechselprozesse bekannt werden, an denen Vitamin D beteiligt ist.
Bis heute sind mehr als 2000 Gene bekannt, die durch Vitamin D reguliert werden und in allen Organen eine weitreichende Schutzwirkung auf die Gesundheit entfalten können, wenn sie durch ausreichende Mengen an Vitamin D aktiviert werden. Deshalb hat Vitamin D eine Schlüsselfunktion für die Gesundheit. Dazu einige Beispiele:
Vitamin D – Brustkrebs
Brustkrebs ist die häufigste Krebsart bei Frauen mit der höchsten Gesamtsterblichkeit aller Krebsarten weltweit. Zu den Risikofaktoren gehören Bewegungsmangel, Übergewicht, Alkohol, Tabak, Drogen, Medikamente, körperfremde Chemikalien, Parfüm, Schwermetalle, falsche Ernährung und neuerdings auch ein Mangel an Vitamin K, Vitamin D und Mineralstoffen.
Zahlreiche Studien weisen darauf hin, dass Vitamin D ein wirksamer Schutz gegen Brustkrebs ist. So reguliert Calcitriol [1,25(OH)2D3] das Wachstum, die Vermehrung und das Überleben von Brustkrebszellen. Ein niedriger Vitamin-D-Spiegel erhöht das Brustkrebsrisiko, weil die Brustzellen nicht mehr in der Lage sind, ausreichende Mengen des aktiven Vitamin-D-Hormons und der Vitamin-D-Rezeptoren herzustellen, um die Entstehung von Brustkrebs und dessen Wachstum zu verhindern oder Brustkrebszellen abzutöten.
Brustkrebs Studien
So hatten Frauen mit einer Vitamin-D-Serum-Konzentration unter 20 ng/ml ein 60% höheres Brustkrebsrisiko als Frauen, deren Vitamin-D-Konzentration darüber lag. Die Studie mit 660 Frauen im Alter von 21-80 Jahren wurde 2017 in der onkologischen Fachzeitschrift Cancers (Basel) veröffentlicht.
Eine Studie in England mit 358 Frauen zeigte, dass Frauen mit einer Vitamin-D-Serum-Konzentration über 20 ng/ml ein 85% niedrigeres Brustkrebsrisiko haben als Frauen mit einer 25(OH)D3-Konzentration unter 20 ng/ml. Die Studie wurde 2005 in der Fachzeitschrift European Journal of Cancer veröffentlicht.
Eine 25(OH)D-Serumkonzentrationen von mehr als 27,5 ng/ml im Vergleich zu weniger als 20,7 ng/ml verringerte die Gesamtsterblichkeit um 39%. Die Metaanalyse mit 31867 Teilnehmern wurde 2014 im British Journal of Cancer (BJC) veröffentlicht.
Frauen im Alter von 50-74 Jahren mit einer Serum-25(OH)D-Konzentration von mehr als 30 ng/ml hatten im Vergleich zu einer von weniger als 12 ng/ml ein 69% geringeres Brustkrebsrisiko. Das stellte eine der größten deutschen Studien über den Zusammenhang zwischen Vitamin D und dem Auftreten von Brustkrebs fest. Die Studie von der Deutschen Krebshilfe und der Deutschen Forschungsgemeinschaft (DFG) finanziert und 2007 von der Fachzeitschrift Carcinogenesis der Oxford Universität publiziert. Verglichen wurden 1394 Fälle von Brustkrebs mit einer Kontrollgruppe von 1365 Frauen.
Der Grund für die extreme Schutzwirkung von Vitamin D gegen Brustkrebs sei vermutlich die wachstumshemmende Wirkung von 25(OH)D auf die Brustkrebszellen und der Umstand, dass Brustzellen in der Lage sind, 25(OH)D aufzunehmen und in die aktive Hormonform zu überführen. 1,25(OH)D3 hat bekanntermaßen eine entzündungshemmende und stark antikanzerogene Wirkung und bringt die Krebszellen dazu, ihr Selbstzerstörungsprogramm zu aktivieren (Apoptose).
Die 25(OH)D3-Konzentration, die notwendig ist, um eine Entartung normaler Brustkrebszellen zu verhindern, liegt vermutlich im Bereich von 100-150 nmol/L (40-60 ng/ml).
Vitamin D – Prostatakrebs
Prostatakrebs gehört zu den häufigsten Krebserkrankungen beim Mann. Einer von 6 Männern erkrankt an Prostatakrebs und einer von 36 starb bisher daran. Das könnte sich bald ändern.
Auch Prostatazellen haben Vitamin D Rezeptoren und die beiden Enzyme zur intrazellulären Aktivierung von Vitamin D in seine aktive Hormonform.
Männer mit einer 25(OH)D-Serumkonzentration über 32 ng/ml hatten gegenüber einer zwischen 20-32 ng/ml eine 67% bessere und im Vergleich zu einer von weniger als 20 ng/ml eine 85% günstigere Prognose für den Krankheitsverlauf des Prostatakrebs in den folgenden 44 Monaten. Die Studie erschien 2009 im British Journal of Cancer (BJC).
Eine 2012 im The Journal of Clinical Endocrinology & Metabolism (JCEM) veröffentlichte Studie untersuchte die Wirkung von 4000 IE Vitamin D/Tag auf den Krankheitsverlauf von Prostatakrebs im Frühstadium. Die Vitamin-D-Zufuhr verdoppelte den 25(OH)D-Spiegel nach einem Jahr von 32,8 auf 66,2 ng/ml ohne schädliche Nebenwirkungen – im Gegenteil:
63% der Teilnehmer in der Kontrollgruppe, aber nur bei 34% der mit Vitamin D behandelten Teilnehmer zeigten eine Verschlimmerung des Prostatakrebs. Das in den kanzerogenen Prostatazellen gebildete Calcitriol scheint den programmierten Zelltod (Apoptose) einzuleiten und die durch die Krebszellen verursachte Entzündung der Prostatadrüse durch die Produktion von Schutzproteinen zu hemmen.
Vitamin D – Darmkrebs
Darmkrebs ist die zweithäufigste Krebsart. Eine 2007 im British Journal of Caner veröffentlichte japanische Studie an 38.373 Erwachsenen im Alter von 40-69 zeigte in den folgenden 11,5 Jahren für Darmkrebs ein 27% (Männern) und 67% (Frauen) geringeres Krebsrisiko bei einer Erhöhung der Plasma-25(OH)D3-Konzentration von weniger als 19,9 ng/ml auf mehr als 35,6 ng/ml.
Eine 2011 im Cancer Press Research veröffentlichte randomisierte placebokontrollierte Doppelblindstudie von über 22.000 Männern im Alter von 40-84 Jahren zeigte eine durch Vitamin D verursachte Verringerung des Darmkrebsrisikos um bis zu 50%. Die Konzentration von 25(OH)D lag im Bereich von 15,7-37,9 ng/ml.
Eine 2004 in Cancer Epidemiology, Biomarkes & Prevention veröffentlichte Studie an 32826 Frauen ergab beim Vergleich der niedrigsten mit der höchsten 25(OH)D-Serumkonzentration eine 47%ige Verringerung des Darmkrebsrisikos durch Vitamin D, insbesondere bei Frauen über 59 Jahren. Am deutlichsten war die Reduktion des Krebsrisikos um 54% im absteigenden Dickdarm und Rektum. Die Konzentration von 25(OH)D lag in der Studie zwischen 14,9-35,3 ng/ml.
Eine in 2015 publizierte Metaanalyse von 15 Studien ergab eine Reduktion des Darmkrebsrisikos um 22% (Männer) und 42% (Frauen). Es wurden 5454 Kolorektal-Adenome untersucht. Eine hohe Calciumzufuhr reduzierte das Darmkrebsrisiko im Vergleich zu einer geringeren Calciumzufuhr um weitere 5% (Männer) bzw. 3% (Frauen). Der 25(OH)D-Serumspiegel lag zwischen 10,3- 24,1 ng/ml und lag damit weit unter dem optimalen Bereich.
Bei einer US-Studie (NHANES III) mit 16818 Männern und Frauen im Alter von 17 Jahren oder darüber zeigte sich ein 72% geringeres Sterblichkeits-Risiko für Darmkrebspatienten beim Vergleich einer Serum-25(OH)D-Konzentration von 32 ng/ml mit einer von weniger als 20 ng/ml.
Eine EU-Studie (EPIC) aus dem Jahre 2010 mit 520.000 Männern und Frauen zeigte ein 42% geringeres Darmkrebsrisiko beim Vergleich von 25(OH)D-Serumkonzentrationen von mehr als 40 ng/ml mit weniger als 10 ng/ml. Eine erhöhte Calciumzufuhr (>1114 mg/Tag vs. <798g) verringerte das Krebsrisiko zusätzlich.
Vitamin D – Herzinfarkt und Schlaganfall
 Herz-Kreislauferkrankungen sind mit Abstand die häufigste Todesursache in Deutschland.
Herz-Kreislauferkrankungen sind mit Abstand die häufigste Todesursache in Deutschland.
Der Grund für einen tödlichen Herzinfarkt (Myocardinfarkt) ist der Verschluss eines Herzkranzgefäßes durch arteriosklerotische Ablagerungen (Plaques) in den Arterien. Ursache von Schlaganfällen ist der Verschluss von Arterien im Gehirn oder ein Bruch solcher Arterien infolge von Plaques, die stets mit einer Verringerung der Elastizität der Arterien bei gleichzeitig erhöhtem Blutdruck einhergehen.
Lassen sich solche Todesfälle vermeiden?
Eine Dänische Studie mit 10.170 Frauen und Männern enthüllte einem Beobachtungszeitraum von 29 Jahren, dass Dänen mit einer 25(OH)D-Plasma-Konzentration von 3-4,8 ng/ml im Vergleich zu einer solchen Konzentration von 18,8-28,4ng/ml ein 81% höheres Risiko für einen tödlichen Herzinfarkt hatten. Die Studie wurde 2012 in der Fachzeitschrift Arteriosclerosis, Thrombosis, and Vascular Biology publiziert.
Bei der Untersuchung von 1227 Frauen mittleren Alters zeigte sich in einem Beobachtungszeitraum von 17 Jahren , dass Frauen mit einem niedrigen Vitamin-D-Spiegel im Vergleich zu Frauen mit höherem Vitamin-D-Konzentration ein 3,3-faches Schlaganfallrisiko hatten. Die Langzeitstudie wurde 2017 in der Fachzeitschrift Nutrition, Metabolism & Cardiovascular Diseases veröffentlicht.
Eine 2015 veröffentlichte Studie entdeckte, dass Vitamin D3 und seine Metabolite, 25(OH)D3 und die aktive Hormonform von Vitamin D 1,25(OH)D3, die Gefäßinnenwand (Endothel) stabilisieren und die Endothelintegrität auch in Gegenwart von Entzündungsreizen verstärken und schützen. Dies ist interessant, weil der Bruch der natürlichen Gefäßbarriere ein gemeinsamer Nenner vieler Erkrankungen ist, darunter Herzkreislaufkrankheiten, Arthritis, Multiple Sklerose und Sepsis. Alle drei Vitamin D3-Formen habe, eine vergleichbare Schutzfunktion auf die Gefäße. Damit wurde der Beweis erbracht, dass Vitamin D nicht nur in seiner aktiven Hormonform wirksam ist, sondern auch in seiner zirkulierenden Speicherform als 25(OH)D.
Weitaus wirksamer als Vitamin D allein ist gefäßregenerierende Wirkung in Kombination mit Vitamin K2. Studien zeigten, dass die Vitamine D, K und C in Verbindung mit bestimmten Mineralstoffen in der richtigen Dosierung die Bildung von Plaques verhindern, vorhandene Plaques auflösen und die volle Elastizität der Arterien wiederherstellen können.
Vitamin D3 – Diabetes
Vitamin D führt zu einer vermehrten Bildung des Hormons Osteocalcins. Osteocalcins fördert die Insulinproduktion der Bauchspeicheldrüse und die Insulinempflindlichkeit der Körperzellen, was zu einer besseren Glukosetoleranz führt, der gefürchteten Insulinresitenz entgegenwirkt und den Blutzuckerspiegel senkt. Im Tierversuch konnte gezeigt werden, dass Mäuse mit hohen Osteocalcinwerten nahezu resistent gegen Übergewicht und Fettleibigkeit waren, während sie ohne Osteocalcin an Diabetes und Fettleibigkeit erkrankten. Studien am Menschen zeigten eine verringerte Neigung zur Gewichtszunahme bei steigender Vitamin-D-Zufuhr.
Diabetes Studien
Meta-Analysen mit über 210.000 Teilnehmern deckten auf, dass das Risiko für Diabetes, Insulinresistenz und das Metabolische Syndrom um so geringer ist, je besser die Vitamin-D-Versorgung ist. Patienten mit Diabetes Typ I und II haben über alle Altersgruppen hinweg deutlich niedrigere Vitamin D Werte als Gesunde.
Finnische Kinder, die in ihrem ersten Lebensjahr 2000 IE (IE: Internationale Einheiten, engl. IU: International Units) Vitamin D/Tag bekommen haben, haben ein über 80% geringeres Risiko, später eine Autoimmunkrankheit zu entwickeln (Diabetes Typ I), als Kinder mit einer geringeren Vitamin D Zufuhr. Die Studie mit 10366 Kindern und einer Beobachtungsdauer von 30 Jahren wurde 2001 in einer der ältesten medizinischen Fachzeitschriften der Welt, The Lancet, veröffentlicht.
„Vitamin D3 fördert die Regeneration von Blutgefäßen“ titelt die Pressemitteilung des Universitäts-Klinikum Frankfurt vom 16.09.2014. Wissenschaftler haben gemeinsam mit internationalen Forschergruppen entdeckt, dass Vitamin D „die Menge der im Blut zirkulierenden regenerationsaktivierenden Zellen“ erhöhe. Die bei Diabetes stark eingeschränkte Gefäßneubildung ließ sich durch Vitamin-D im Mausmodell vollständig normalisieren. Vitamin D steigere die körpereigene Regeneration durch die vitamin-D-abhängige Produktion bestimmter Signalproteine in der Zelle (HIF1α), die die Bildung einer Vielzahl regenerativer Gewebshormone regulieren.
Eine US-Studie von 6228 Frauen und Männern im Alter von 20 Jahren oder darüber enthüllte, dass Erwachsene nicht spanischer weißer Abstammung mit einer 25(OH)D3-Konzentration im Serum von ≧ 32,4 ng/ml verglichen mit ≦17,6 ng/ml ein um 75% geringeres Diabetesrisiko haben; US-Bürger mexikanischer Abstammung hatten sogar ein um 83% reduziertes Risiko, an Diabetes zu erkranken. Die repräsentative Studie wurde Ende 2004 in der Fachzeitschrift Diabetes Care der American Diabetes Association veröffentlicht.
Vitamin D – Neurodermitis
Atopische Dermatitis (Neurodermitits) gehört zu den häufigsten Hauterkrankungen in Deutschland. Bis zu 20% der Kinder und 3% der Erwachsenen, insgesamt 5 Millionen Deutsche leiden unter dem chronischen Ekzem. Die Auswertung von 7 Studien mit 1643 Teilnehmern, darunter 986 Neurodermitikern, deckte auf, dass Neurodermitis insbesondere bei Kindern mit einem deutlich verringerten Vitamin-D-Spiegel einhergeht, der um so ausgeprägter ist, je ernster der Krankheitsverlauf ist. Die Symptome lassen sich mit Vitamin D erheblich verbessern – nebenwirkungsfrei!
In einer anderen Studie mit 50 Neurodermitikern konnte die tägliche Zufuhr von 400 IE Vitamin D die Symptome nach 8 Monaten bei 46% der Teilnehmer verbessern, 14% waren beschwerdefrei, bei 8% verschlechterten sich die Symptome. Die Studie wurde 2016 in der Fachzeitschrift Nutrients veröffentlicht. Andere Studien legen nahe, dass eine tägliche Vitamin D Zufuhr von 2000-4000 IE anstelle von 400 IE weit wirksamer sein dürfte.
Abnehmen mit Vitamin D
Vitamin D verursachte eine Risikoreduktion für gefährliches Übergewicht (Bauchfett, Viszeralfett) um 68% durch die Verdoppelung ihrer Serum-25(OH)D-Konzentration von weniger als 48,4 nmol/L auf 96,4 nmol/L oder mehr. Das berichtete eine von der American Diabetes Association im Jahre 2005 veröffentlichte Studie nach der Untersuchung von 8421 Männern und Frauen im Alter von 20 Jahren oder älter.
Vitamin-D-Mangel scheint die hormonell gesteuerte Hunger- und Sättigungsregulation zu stören, indem es die Wirkung des Sättigungshormons Leptin beeinträchtigt und die Sättigungswirkung des Hormons Insulin verstärkt. Vitamin D fördert die Insulinausschüttung und verringert die oft mit Übergewicht verbundene Leptin- und Insulinresistenz. Dies mag einer der Gründe sein, warum Vitamin D den Appetit reduziert und vor Übergewicht schützt.
Alarmierender Vitamin D Mangel in Deutschland
Laut einer repräsentativen Untersuchung des Robert-Koch-Institutes (RKI) von 1763 Männern und 2267 Frauen im Jahre 1998 haben 80,9% der Männer und 88,5% der Frauen in Deutschland im Alter von 18-79 Jahren eine Vitamin-D-Zufuhr aus Nahrung und Nahrungsergänzungsmitteln unterhalb der offiziell empfohlenen Mindestmenge von 5 Mikrogramm/Tag.
57% der Männer, 58% der Frauen und 75% der 65-79-Jährigen haben einen Vitamin-D-Mangel ([25(OH)D3] < 20 ng/ml). Von den 10.015 untersuchten Kindern und Jugendlichen im Alter von 1-17 Jahren hatten 62% der Jungen und 64% der Mädchen einen Vitamin-D-Mangel.
Im Winter hatten sogar die Hälfte der ein bis zweijährigen Kleinkinder, über 60% der 18 bis 79-Jährigem und über 80% der Jugendlichen im Alter von 11-17 Jahren einen Vitamin-D-Mangel. Dies berichtete eine Studie des RKI, die 2008 im European Journal of Clinical Nutrtion veröffentlicht wurde.
10 Jahre später (2008-2011) untersuchte das Robert Koch Institut eine Stichprobe von 6995 Erwachsenen. Fast zwei Drittel hatten einen Vitamin-D-Mangel (25(OH)D3 < 20 ng/ml, beinahe ein Drittel sogar einen schwerwiegenden Vitamin-D-Mangel (25(OH)D3 < 12 ng/ml). „Im Winter reichten die Anteile eines unzureichenden Vitamin-D-Spiegels von ca. 50 Prozent bei 1- bis 2-Jährigen über 60 Prozent bei 18- bis 79-Jährigen bis zu über 80 Prozent bei 11- bis 17-Jährigen.“ Die Studie wurde 2015 in der britischen Fachzeitschrift BMC Public Health veröffentlicht.
Zahlreiche seriöse Forschungsergebnisse weisen darauf hin, dass ein Vitamin-D-Mangel nicht unterhalb einer 25(OH)D-Serumkonzentration von 20ng/ml, sondern bereits bei einer Serumkonzentration von weniger als 30-40 ng/ml vorliegt. Orientiert man sich an diesem Grenzwert, haben wohl weit über 90% der Erwachsenen und Kinder einen ernsten Vitamin-D-Mangel, insbesondere im Winter. Eine Erklärung für den zunehmenden Vitamin-D-Mangel ist die dringende, aber nicht ganz richtige Panikmache von Hautärzten, im Sommer nicht mehr ohne Sonnenschutz in die Sonne zu gehen, um sich vor Hautkrebs und vorzeitiger Hautalterung zu schützen. Die über den Winter versiegenden Vitamin D Depots können so im Sommer nicht mehr aufgefüllt werden.
Vitamin D stoppt Grippe-Pandemie
Die Weltgesundheitsorganisation World Health Organization (WHO) stellte fest, dass die weltweit explosionsartig auftretenden Grippe-Epidemien (Influenza Typ a) im Winter eine auffällige Übereinstimmung mit der saisonalen Schwankung der 25(OH)D3-Konzentration zeigen, die ober- und unterhalb des 30. Breitengrades im Sommer mehr als doppelt so hoch ist wie im Winter. Denn über 90% des Vitamin D wird in der Haut gebildet – aber nur dann, wenn die UVB-Strahlung der Sonne stark genug ist. Und das ist oberhalb des 37. Breitengrades auf der Nordhalbkugel nur in den Sommermonaten (April bis Oktober) über die Mittagszeit der Fall.
Forschungen an 2008 postmenopausalen Afroamerikanerinnen zeigten, dass die tägliche Zufuhr von 2000 Einheiten Vitamin D3 das Infektionsrisiko im Winter um über 90% senken konnte.
Die tägliche Einnahme von 1200 IE D3 (30μg) von Dezember bis März verringerte das Grippe-Risiko der japanischen Schulkinder (6-15 Jahre), die ansonsten keine Vitamin-D-Nahrungsergänzung nahmen, um 64%. Die Studie wurde 2010 in der Fachzeitschrift The American Journal of Clinical Nutrition veröffentlicht. Berücksichtigt man, dass das Studiendesign falsch gewählt war, weil es etwa drei Monate dauert, bis der Vitamin-D-Spiegel im Blut sein dosisabhängiges Maximum erreicht, wären wohl noch mehr Kinder vor der Grippe geschützt gewesen, wenn die Vitamin-D-Zufuhr drei Monate früher begonnen hätte.
Vitamin D – Atemwegsinfekte
In einer US-Studie mit 18883 Teilnehmern im Alter von zwölf Jahren und älter, die 195 Millionen Amerikaner repräsentiert, hatten Probanden mit einer 25(OH)D3-Serumkonzentration unter 10 ng/ml im Vergleich zu 30 ng/ml ein um 55% höheres Atemwegsinfekt-Risiko. Die Forscher vermuteten, dass der optimale Schutz gegen Atemwegsinfekten bei 40 ng/ml liegen könnte. Die Studie wurden 2009 in der Fachzeitschrift Archives of Internal Medicine veröffentlicht.
Eine Meta-Analyse von 10933 Teilnehmern im Alter von 0-95 Jahren in 25 randomisierten, placebokontrollierten Doppelblind-Studien zeigte, dass Teilnehmer mit einer anfänglichen 25(OH)D3-Konzentration von weniger als 10 ng/ml das Risiko akuter Atemwegsinfekte durch eine tägliche oder wöchentliche Vitamin-D-Zufuhr um 70% senken konnten. Monatliche oder vierteljährliche Megadosen von Vitamin D hatten demgegenüber keinen Nutzen. Die Studie wurde 2017 in der Fachzeitschrift British Medical Association publiziert.
Eine Erklärung der Schutzwirkung von Vitamin D gegen Atemwegsinfekte ist die durch Vitamin-D3 stimulierte Bildung des Peptides Cathelicidin in den Riesenfresszellen (Makrophagen). Cathelicidin versetzt die Fresszellen in die Lage, Erreger schnell zu töten und Killerzellen (Monozyten, neutrophile Granulozyten) zu alarmieren, die in der Folge in Massen über die Erreger herfallen und sie töten. Cathelicidin ist nur eines von vielen hoch wirksamen körpereigenen antimikrobiell wirkenden Antibiotika, deren Produktion durch Vitamin D stimuliert wird.
Vitamin-D-Mangel hindert somit das Immunsystem daran, sein Waffenarsenal an hoch wirksamen körpereigenen Antibiotika und Killerzellen zu nutzen, um eindringende Erreger unschädlich zu machen.
Vitamin D – Asthma
Asthma gehört zu den häufigsten Erkrankungen weltweit, auch in Deutschland. Das Robert Koch Institut stellte 2014 fest, dass 11,5 der Frauen und 8,3% der Männer mindestens einmal im Leben an Asthma (bronchiale) erkranken. Die massive Risikoreduktion von Atemwegsinfekten durch Vitamin D lässt vermuten, dass Vitamin D auch bei Asthma helfen könnte.
Eine in 2014 publizierte Asthma-Studie untersuchte die Blutproben von 308.000 israelischen Erwachsenen, von denen 6,9% eine Asthmadiagnose hatten. Asthmatiker, die einen Vitamin D Mangel hatten, hatten ein 25% größeres Risiko von Asthmaanfällen als diejenigen ohne Vitamin D Mangel.
2017 wurde eine weitere Studie veröffentlicht: Die kombinierte Analyse der zwei größten placebokontrollierten randomisierten doppelblinden Vitamin D-Studien an 1387 vorbelasteten schwangeren Frauen im Alter von 18-39 Jahren, zeigte, dass Vitamin D das Asthma-Risiko der Kinder in der frühen Kindheit (0-3 Jahre) um beinahe die Hälfte (46%) reduzierte, wenn die schwangere Mutter durch tägliche Vitamin-D-Zufuhr (bis zu 4000 IE D3) einen 25(OH)D-Serumspiegel von mindestens 30ng/ml erreichte.
Andere Studien an Hunderten von Kindern weisen darauf hin, dass Vitamin-D-Mangel (25(OH)D <30ng/ml) die Häufigkeit von Asthma-Anfällen drastisch erhöht.
Die Ergebnisse lassen vermuten, dass Asthmatiker und schwangere Mütter mit einer Allergie- oder Asthma-Vorbelastung einen 25(OH)D-Serumspiegel von mindestens 40ng/ml anstreben sollten, um das Asthmarisiko zu minimieren.
Vitamin D – Frühgeburten
 Ein Vitamin-D-Mangel der Mutter während der Schwangerschaft erhöht
Ein Vitamin-D-Mangel der Mutter während der Schwangerschaft erhöht
- das Risiko von ernsten Schwangerschaftskomplikationen,
- das Risiko eines zu geringen Geburtsgewichts,
- das Risiko von Frühgeburten,
- das Risiko einer gestörten Zahn- und Knochenentwicklung des Kindes,
- das Risiko perinataler (vor und nach der Geburt) Depressionen und
- das Risiko gefährlicher Infektionen nach der Geburt, insbesondere Atemwegsinfekte.
Eine internationale Studie, die 2006 in einer psychiatrischen Fachzeitschrift publiziert wurde, deckte auf, dass bis zu 60% der Mütter Depressionen nach der Geburt ihres Kindes haben.
Eine Fachzeitschrift für klinische Kinderheilkunde veröffentlichte 2007 einen Artikel, der enthüllte, dass 76% der Mütter und und 81% der Neugeborenen einen Vitamin-D-Mangel hatten, obwohl die Mütter in der Schwangerschaft 600 IE Vitamin D pro Tag eingenommen hatten.
Eine 2016 im Journal of Steroid Biochemistryand Molecular Biology (J Steroid Biochem Mol Biol) veröffentlichte Studie zeigte ein 79% geringeres Risiko einer Frühgeburt bei schwangeren spanischen Frauen mit einer 25(OH)D-Serumkonzentration ≥40 ng/ml gegenüber einer Serumkonzentration ≤20 ng/ml.
Die auf Schwangerschaft und Geburt spezialisierte britische Fachzeitschrift BMC Pregnancy Childbirth publizierte 2016 eine Studie an 136 schwangeren Frauen im Alter von 18-39 Jahren und kam zu folgendem Ergebnis:
- Die meisten schwangeren Mütter haben einen Vitamin D Mangel.
- Je größer der Vitamin D Mangel, desto größer sind die Depressionen.
- Die Zufuhr von 2000 IE Vitamin D kann das Risiko perinataler Depressionen drastisch senken.
- Die Zufuhr von 2000IE Vitamin D pro Tag reicht bei weitem nicht aus, um einen Vitamin-Mangel zu beheben.
Schwangere Frauen sollten 4000 IE Vitamin D pro Tag zu sich nehmen, empfehlen führende Forscher auf diesem Gebiet. Ich empfehle eine zusätzliche Nahrungsergänzung mit genügend Vitamin K, um die Arterien von Mutter und Kind, einschließlich der Nabelschnur, vor gefährlichen Plaques zu schützen.
Vitamin D – Sterblichkeit
Die Hormonwirkung von Vitamin D auf den Stoffwechsel müsste einen Einfluss auf die Gesamtsterblichkeit haben. Deshalb untersuchte die größte biomedizinische Forschungseinrichtung Deutschlands fast 10.000 Teilnehmer im Alter von 50-70 Jahren. Teilnehmer mit einer Serum-25-hydroxyvitamin-D-Konzentration [25(OH)D] von weniger als 20 ng/ml aber mehr als 12 ng/ml hatten in den folgenden acht Jahren im Vergleich zu einer Serumkonzentration von mehr als 20 ng/ml ein um 20% erhöhtes Sterblichkeitsrisiko; lag der 25(OH)D-Serumwert unter 12 ng/ml,
- war das Sterberisiko um 70% erhöht,
- das Risiko, an einem Atemwegsinfekt zu sterben, zweieinhalb mal so hoch und
- das Risiko, an Krebs zu sterben oder einen Herz-Kreislauf-Tod zu erleiden, um 40% erhöht.
Die im Rahmen der ESTHER-Studie durchgeführte Untersuchung wurde 2013 im American Journal of Clinical Nutrition und in einer Pressemitteilung des Deutschen Krebsforschungszentrums (DKFZ) veröffentlicht.
Vitamin D Überdosierung Hypervitaminose
Sonnenbäder aller Art können weder den Vitamin D-Spiegel noch den Calciumspiegel in gesundheitsschädliche Bereiche treiben, weil der Körper über effektive Selbstregulationsmechanismen verfügt, die jede Überdosierung von Vitamin D durch die Sonne verhindern. Ebenso ist eine Vitamin-D-Vergiftung durch pflanzliche und tierische Nahrungsmittel unmöglich, weil auch die Vitamin-D-reichsten Lebensmittel von Natur aus viel zu wenig Vitamin D enthalten, als dass man sich damit vergiften könnte.
Eine Vergiftung mit Vitamin D ist nur durch einen exzessiven Missbrauch von Vitamin D Nahrungsergänzungsmitteln oder durch gravierende Herstellungsfehler von Vitamin D Supplemente möglich. So wurde bei der Einnahme von 40.000 IE Vitamin D/Tag über mehrere Wochen und Monate hinweg eine Vitaminvergiftung beobachtet, ebenso bei Megadosierungen über 300.000 IE, die einmal im (halben) Jahr zugeführt wurden. Deshalb sollte man nur geprüfte Markenprodukte kaufen, nicht mehr als maximal 10.000IE Vitamin D pro Tag einnehmen und auf monatliche oder vierteljährliche … Megadosierungen zu Gunsten einer täglichen Versorgung verzichten.
Die Toxizitätsschwelle (Giftigkeitsschwelle) von Vitamin D gilt als erreicht, sobald die Calcium-Konzentration im Serum 2,75 mmol/L überschreitet (Hyperkalzämie). Vorläufer einer Hyperkalzämie ist oft eine krankhaft erhöhte Calciumausscheidung über den Urin (Hyperkalzurie). Die 25(OH)D3-Konzentration ist jedoch kein zuverlässiges Maß für eine Hyperkalzämie oder eine toxische Wirkung von Vitamin D, obgleich die meisten Fälle toxischer Hyperkalzämie 25(OH)D-Serumkonzentrationen oberhalb von 150 ng/ml (375nmol/L) hatten.
Vitamin D Überdosierung – Symptome
Zu den klinischen Symptomen einer Hyperkalzämie gehören
- Erhöhte Calciumausscheidung (Hyperkalzurie)
- Erhöhte Calciumwerte im Blut (Hyperkalzämie) über 2,75mmol/L oder 10,5mg/dl im Serum
- Krankhaft gesteigerte Urinmengen (Polyurie)
- Krankhaft gesteigerter Durst (Polydipsie)
- Reflexabschwächung (Hyporeflexie)
- Müdigkeit
- Muskelschwäche
- Appetitlosigkeit
- Übelkeit und Erbrechen
- Vergesslichkeit
- Gewichtsverlust
- Gedeihstörungen
- Verkalkung der Weichteile und Arterien (Hüftarterie, Herzkranzgefäße, …)
- Nierensteine und Nierenfunktionsstörungen
- Herzrhythmusstörungen, Herzrasen
- Hörverlust
- Verwirrung
Viele der genannten Symptome können auch andere Ursachen als eine Überdosierung von Vitamin D haben. Aber es ist gut, sie zu kennen, um eine gefährliche Überdosierung rechtzeitig zu erkennen.
Vitamin D Hypervitaminose vermeiden
Vitamin D erhöht die (Phosphor- und) Calciumaufnahme aus dem Dünndarm. Die Calciumaufnahme aus dem Darm scheint bei einer 25(OH)D3-Konzentration im Serum von 32 ng/ml (80nmol/L) ihr Maximum zu erreichen. Alter, Geschlecht, Krankheiten und individuelle Unterschiede können den Wert beeinflussen.
Vitamin D regt Knochenzellen (Osteoklasten) zum Knochenabbau und die Osteoblasten zum Knochenaufbau an. Das Ankurbeln des Knochenstoffwechsels durch Vitamin D führt zu einer Steigerung des Knochenumsatzes: Knochenschäden werden repariert; die kollagene Knochenmatrix und die Knochenmineralisation werden optimiert. Das gesamte Skelett kann so in weniger als 7 Jahren vollständig erneuert werden. Aber dazu bedarf es mehr als nur Vitamin D:
Der Knochenaufbau wird durch das Hormon Osteocalcin gesteuert. Ohne Osteocalcin kann Calcium nicht in die Knochen eingebaut werden. Vitamin D regt die Osteoblasten zur Bildung von Osteocalcin an. Die Mineralisierung der Knochen durch Osteocalcin funktioniert jedoch nur, wenn Osteocalcin nach seiner Bildung aktiviert wurde.
Die Aktivierung von Osteocalcin ist vitamin-K-abhängig. Liegt ein Vitamin-K-Mangel vor, kann Osteocalcin nicht aktiviert und das Calcium aus dem Blut nicht in die Knochen eingebaut werden. Folge davon kann eine zunehmende Calcifizierung der Weichteile (Bindegewebe, Haut, Gelenke, Sehnen, Bänder) und eine fortschreitende gefährliche Arterienverkalkung sein – insbesondere bei einer sehr hohen Vitamin D-Zufuhr.
Eine hohe Vitamin-D-Zufuhr regt aber auch die Osteoklasten zum Abbau der Knochen an. Die Osteoklasten bauen den Knochen etwa 10-mal so schnell ab, wie die Osteoblasten ihn aufbauen. Deswegen könnten sehr hohe Vitamin D Gaben in Gegenwart eines Vitamin-K-Mangels sogar zu einem Knochenabbau führen. Daher sollte die Einnahme von Vitamin D, insbesondere bei höheren Dosierungen, stets mit einer zusätzlich Einnahme von Vitamin K kombiniert werden.
Flankiert man die Einnahme von Vitamin D mit einer ausreichenden Vitamin-K- und Magnesiumzufuhr, so entwickelt der Stoffwechsel offenbar auch bei täglichen Megadosen von Vitamin D in Höhe von 100.000-300.000IU/Tag über mehrere Monate (2,5-7,5mg D3/Tag) keine Hyperkalzämie.
Vitamin K wirkt einer Hyperkalzämie mehrfach entgegen:
- Vitamin K bewirkt, dass überschüssiges Calcium in die Knochen eingebaut wird und steigert im Zusammenspiel mit Vitamin D3 die Knochendichte.
- Vitamin K hemmt die Osteoklastenaktivität und damit den Abbau (Demineralisierung) der Knochen. Dadurch wird die Überflutung des Bluts mit Calcium aus den Knochen gestoppt.
- Vitamin K2 verhindert tödliche Kalkablagerungen in den Arterien.
Vitamin D – Osteoporose und Rachitis
30% der Männer ab dem 70. Lebensjahr und 30% der Frauen nach der Menopause erkranken an Osteoporose. Die Weltgesundheitsorganisation hat Osteoporose auf die Liste der 10 wichtigsten Erkrankungen gesetzt. Osteoporose (Knochenschwund) und seine Vorstufen, die Osteopenie und Osteomalazie (schmerzhafte Knochenerweichung) sind die Folge eines aus dem Gleichgewicht geratenen Stoffwechsels, der sich in Knochenschmerzen und einem erhöhten Risiko zum Teil tödlicher Knochenbrüche äußert.
Osteoporose Studien
Die Auswertung der Daten von 30.011 Frauen im Alter von 65 und älter aus elf doppelblinden randomisierten placebokontrollierten Studien ergab, dass die Vitamin-D-Zufuhr von 792 bis 2000 IE/Tag gegenüber 0-360 IE Vitamin D/Tag das Risiko von Hüftfrakturen um 30% und das von Knochenbrüchen, die keine Wirbelbrüche sind, um 14% reduzierte. Eine Zufuhr von weniger als 792IE Vitamin D hatte keine signifikante Wirkung. Die Studie wurde 2012 im New England Journal of Medicine (N Engl J Med) veröffentlicht.
Die Analyse von acht Studien mit insgesamt 30.970 Frauen, 195 Hüftfrakturen und 2231 Knochenbrüche insgesamt ergab eine signifikante Reduktion der Gesamtanzahl der Knochenbrüche von 15% und eine 30%ige Risikoreduktion von Oberschenkelhalsbrüchen (Hüftfraktur) durch eine Nahrungsergänzung mit Vitamin D und Calcium. Die Studien verwendeten 400-800 IE Vitamin D und 500-1200 mg Calcium. Die Metaanalyse über Vitamin D und Osteoporose wurde 2016 in der Fachzeitschrift Osteoporosis International veröffentlicht und zeigt, dass auch die adäquate Calciumversorgung bei Osteoporose eine entscheidende Rolle spielt.
Eine andere Studien aus dem Jahr 2013 von 1090 Patienten (≧ 65 Jahre) mit akuten Oberschenkelhalsbrüchen zeigte, dass 81% der Patienten einen Vitamin-D-Mangel mit einem 25(OH)D3-Spiegel unter 20 ng/ml und 96% der Patienten eine 25(OH)D-Konzentration unter 30 ng/ml hatten.
Ein chronischer Mangel an Vitamin D, Vitamin K, Calcium und Magnesium führt zwangsläufig zu einer Schädigung der Muskulatur und der Knochengesundheit mit der Folge eines erhöhten Sturzrisikos, einer Demineralisierung der Knochen (verringerte Knochendichte), einer Schädigung der kollagenen Mikroarchitektur der Knochenmatrix und zu einer nur noch schwer umkehrbaren Störung des Knochenstoffwechsels, die die Bruchfestigkeit der Knochen derart reduzieren können, dass sie sich deformieren und beinahe ohne äußere Gewalteinwirkung brechen können.
Liegt ein Vitamin K Mangel vor – und dies ist regelmäßig der Fall – können die Knochen auch bei hohen Vitamin-D-Dosierungen infolge unzureichender Aktivierung des Osteocalcins nicht ausreichend mineralisiert werden. Vitamin D kann seine Wirkung auch in Gegenwart eines Magnesiummangels nicht entfalten.
Optimaler Parathormonspiegel
Die Wirkung von Vitamin D auf die Knochen hängt von der Konzentration des in der Nebenschilddrüse gebildeten Parathormon (PTH) ab. Der PTH-Spiegel steigt, wenn die Serumkonzentration von Calcium sinkt, er fällt, wenn die Calcium- oder Magnesium-Serumkonzentration steigt. PTH hat eine osteolytische Wirkung: es löst die Knochen auf (=> Osteoporose), um einen lebensbedrohlichen Calciummangel im Blut zu Lasten des Calciumgehalts der Knochen auszugleichen. Diese Demineralisierung der Knochen gilt es bei Osteoporose zu vermeiden. Dies empfiehlt sich auch deshalb, weil hohe PTH-Spiegel mit einem erhöhten Sterblichkeitsrisiko verbunden sind. Daher sollte die PTH-Konzentration möglichst niedrig sein. Dazu bedarf es je nach Alter, Geschlecht, Calcium- und Magnesiumzufuhr einer 25(OH)D-Konzentration im Serum von 32-60 ng/ml (80-150 nmol/L).
Osteoporoseprävention
Osteoporoserisiko lässt sich durch folgende Faktoren reduzieren:
- Eine ausreichende Versorgung mit Vitamin D, Vitamin K, Vitamin C, Bor, Calcium (keine Supplemente!) und Magnesium
- Die Zufuhr von Calcium und Magnesium im Stoffmengenverhältnis 1/1 oder im Massenverhältnis von 2/1
- Tägliche körperliche Aktivität (mindestens 30 Minuten täglich!)
- Regelmäßige tägliche Sonnenbäder ohne Lichtschutzfaktor zwischen April und September
- Vermeidung von hormonellen Störungen (Östrogendominanz, Progesteronmangel)
Vitamin D allein hat nur begrenzten Nutzen bei der Prävention und Behandlung von Osteoporose. Die Kombinationstherapie jedoch ist extrem wirksam; sie kann Osteoporose verhindern, verlangsamen und Studien zufolge sogar rückgängig machen.
Vitamin D – Muskelschwäche und Sturzrisiko
Stürze sind der primäre Risikofaktor für Knochenbrüche, das bei Osteoporosepatientinnen in hohem Maße vom Zustand der Muskulatur abhängig ist. Zahlreiche Studien zeigen, dass Vitamin-D-Mangel zu Gleichgewichtsstörungen, verringerter Reaktionszeit, Muskelschwund, reduzierter Muskelqualität durch Abbau der Typ II Muskelfasern und einer Beeinträchtigung der Funktion der Skelettmuskulatur führt. Die durch Vitamin-D-Mangel verursachte Verringerung von Schnellkraft, Muskelkraft und Muskelkoordination erhöht das Sturzrisiko und damit auch das Risiko von Knochenbrüchen.
Die körperliche Leistungsfähigkeit steigt mit steigender Vitamin D-Versorgung. Das Optimum der neuromuskulären Funktionsfähigkeit liegt vermutlich bei einer 25(OH)D-Konzentration von 50 ng/ml. Aber auch niedrigere Vitamin D Dosierungen können den Muskelstoffwechsel anregen, Muskelatrophie verhindern, das Muskelwachstum und den Prozentanteil der Typ II Muskelfasern deutlich erhöhen – sogar ohne zusätzliches Training.
Eine in 2008 im British Medical Journal veröffentlichte Metaanalyse von acht randomisierten kontrollierten Doppelblindstudien von Erwachsenen (>64 Jahre) kam zu dem Ergebnis, dass die tägliche Zufuhr von 700-1000 IE Vitamin D3 innerhalb von 2-5 Monaten das Sturzrisiko um 26% senken konnte. Kleinere Vitamin D Dosierungen oder geringere 25(OH)D-Serumkonzentrationen als 24 ng/ml reduzierten das Sturzrisiko nicht. Wie hoch die Risikoreduktion bei optimaler Serumkonzentration von 25(OH)D ist, konnte aufgrund der geringen Vitamin D Zufuhr nicht ermittelt werden.
Vitamin D ist nicht nur ein effektiver Schutz vor Verletzungen, sondern auch ein extrem effektives natürliches „Dopingmittel“, das auch unter Hochleistungssportlern immer beliebter wird. Nur leider werden diese Erkenntnisse noch nicht überall umgesetzt:
- 77% der deutschen Turner haben ein 25(OH)D-Level unter 35 ng/ml, 37% liegen sogar unterhalb von 10 ng/ml, ohne zu realisieren, dass sie damit nur einen Bruchteil ihrer potentiell erreichbaren Performance ausschöpfen können und ihre Gesundheit gefährden.
Vitamin D – Arthrose (Osteoarthritis)
 Typische Symptome von Arthrose sind Gelenkschmerzen, Gelenkversteifung, Einschränkungen von Beweglichkeit und Funktion der Gelenke.
Typische Symptome von Arthrose sind Gelenkschmerzen, Gelenkversteifung, Einschränkungen von Beweglichkeit und Funktion der Gelenke.
Über die Hälfte der Erwachsenen über 65 leiden an Arthrose. Übergewicht verschlimmert die Beschwerden und erhöht das Arthrose-Risiko.
Arthrose wie auch Übergewicht ist regelmäßig mit einem starken Vitamin-D-Mangel assoziiert (verbunden). Studien zeigen, dass Vitamin D das Arthrose-Risiko, die mit Arthrose verbundenen Schmerzen, die Anzahl der Schmerzpunkte, die eingeschränkte Beweglichkeit, den Gebrauch von Schmerzmitteln, Schlafstörungen, die Beeinträchtigung der gesundheitsbezogenen Lebensqualität und die Gewichtszunahme erheblich reduzieren kann – ohne irgendwelche negativen Nebenwirkungen.
All das deutet darauf hin, dass auch Arthrose eine Stoffwechselstörung ist, die letztlich durch einen chronischen Vitalstoffmangel verursacht wird und bei bestehendem Vitalstoff- und Bewegungsmangel schnell voranschreitet. Seriöse Kliniken gehen deshalb zunehmend dazu über, den Vitamin-D-Status von Arthrosepatienten zu ermitteln und schnellstmöglich zu optimieren. Die zusätzliche Gabe von Vitamin K2 zur Prävention und Therapie von Arthritis und Arthrose hat sich als extrem hilfreich erwiesen. Ein Selenmangel sollte behoben werden.
Vitamin D – Gehirnfunktion
 Zahlreiche Studien der letzten 10 Jahre weisen darauf hin, dass Vitamin-D-Mangel ein wichtiger Faktor bei Entstehung und Entwicklung neurodegenerativer Erkrankungen (Multiple Sklerose, Alzheimer, Parkinson, Demenz, Schizophrenie, Epilepsie, Autismus …) ist.
Zahlreiche Studien der letzten 10 Jahre weisen darauf hin, dass Vitamin-D-Mangel ein wichtiger Faktor bei Entstehung und Entwicklung neurodegenerativer Erkrankungen (Multiple Sklerose, Alzheimer, Parkinson, Demenz, Schizophrenie, Epilepsie, Autismus …) ist.
Bekannt ist, dass Gehirnzellen (100 Milliarden Nervenzellen und 10-mal so viele Gliazellen) sowohl in der Lage sind, Vitamin-D in seine aktive Hormonform umzuwandeln, als auch über Vitamin-D-Rezeptoren (VDR) verfügen, die den neuronalen Stoffwechsel und die Vernetzung der Nervenzellen (Synapsenbildung) regulieren.
Bekannt ist, dass Vitamin D in seiner aktiven Hormonform genauso wie andere Steroidhormone eine wichtige Rolle bei der Regulation von Wachstums, Entwicklung und Reifung der Nervenzellen im Gehirn spielt. Vitamin D fördert den Stoffwechsel der Nervenzellen, die neuronale Calciumregulation, die Elektrochemie (Nervenleitfähigkeit) und schützt das Gehirn vor oxidativem Stress durch die Bildung körpereigener Antioxidantien und entzündungshemmender Stoffe.
Bekannt ist, dass die meisten Menschen, die an den oben genannten Erkrankungen leiden, einen meist chronischen Vitamin-D-Mangel haben. Dieser Mangel bestand wahrscheinlich bereits in den Jahren vor Ausbruch der neurologischen Störungen, vielleicht sogar schon in ihrer Jugend, ihrer Kindheit und in der vorgeburtlichen Phase ihrer Entwicklung.
Vitamin-D-Mangel scheint somit zwangsläufig zu massiven Stoffwechselstörungen im Gehirn zu führen, die sich in kognitiven Störungen (Aufmerksamkeits- und Gedächtnisstörungen, …) und Stimmungsschwankungen (Winterdepression) äußern.
Vitamin D – Psychomentale Gesundheit
In einer kanadischen Studie wurden 7518 Personen Erwachsene (außer Schwangere) mit einem durchschnittlichen Haushaltseinkommen von $77,550 auf ihre psychomentale Gesundheit hin untersucht. Die Forscher fanden heraus, dass die Teilnehmer sich umso besser fühlten, je höher ihr 25(OH)D-Spiegel war. Ein Anstieg ihres Serumspiegels um 25nmol ergab einen Anstieg in ihrer Lebensfreude und generellen psychomentalen Gesundheit um 76%. Die Studie wurde 2017 in Nutritients veröffentlicht.
Vitamin D – Depressionen
Depressionen belasten oft mehr als chronische Krankheiten und sind weltweit einer der Hauptgründe für Arbeitsunfähigkeit. Vitamin-D-Mangel wurde als Risikofaktor für Depressionen entlarvt, wie die wohl größte jemals durchgeführte Studie über die Ursache von Depressionen bestätigt. Die Studie mit 12594 ansonsten gesunden Patienten im Alter von 20-90 Jahren zeigt eine klaren Zusammenhang zwischen Vitamin-Mangel und akuten Depressionen, insbesondere von Oktober bis März und beim Vorliegen einer depressiven Vorgeschichte. Die Forscher vermuten, dass die Wahrscheinlichkeit, künftig depressiv zu werden, mit zunehmendem Vitamin-D-Mangel steigt. Die Studie an der Copper Klinik in Dallas wurde 2011 in der Fachzeitschrift Mayo Clinic Proceedings (Mayo Clin Proc.) veröffentlicht.
Vitamin D Mangel – Symptome
Leiden Sie an den oben genannten Krankheiten? Dann können Sie davon ausgehen, dass Sie einen Vitamin D-Mangel haben. Weitere Symptome, die auf Vitamin-D-Mangel hindeuten können, sind:
- Schlechte Wundheilung
- Geringes Wachstum von Nägeln und Haaren
- Muskelschwäche
- Knochenschmerzen
- Gelenkschmerzen
- Hüft- und Rückenschmerzen
- Hohe Infektanfälligkeit
- Gedächtnisstörungen
- Chronische Müdigkeit und Abgeschlagenheit trotz ausreichendem Schlaf
- Schlafstörungen
- Stimmungsschwankungen
- Autoimmunkrankheiten
- Karies und Zahnfleischentzündungen
- Lustlosigkeit
- Verminderte Libido
- Verringerte Beweglichkeit der Spermien (Fruchtbarkeitsstörungen)
- Allergien
Vitamin D Vorkommen
Vitamin D kommt in Pflanzen als Ergocalciferol (Vitamin D2) und in tierischen Nahrungsmitteln als Cholecalciferol (Vitamin D3) vor. Die Vitamin D Zufuhr aus der Nahrung liegt in Deutschland bei 0,2-8,5μg/Tag (Erwachsene) und 0,0-3,9μg/Tag (Kinder und Jugendliche im Alter von 4-18 Jahren). 25μg Vitamin D entsprechen 1000 IE.
Die Aufnahme von Vitamin D aus der Nahrung deckt höchstens 10% des Tagesbedarfs (25μg = 1000 IE). Es ist unmöglich, den Tagesbedarf von Vitamin D mit Nahrungsmitteln zu decken. Die Hauptquelle von Vitamin D ist die Sonne, mit deren Hilfe die Haut genügend Vitamin selbst produzieren kann.
Vitamin D3 oder D2
Beide Vitamine entfalten eine ähnliche Wirkung und führen bei täglicher Einnahme offenbar zu einer ähnlichen Steigerung des 25(OH)D3-Serumkonzentration. Bei unregelmäßiger Zufuhr führt Vitamin D3 zu einem schnelleren und länger anhaltenden Anstieg von 25(OH)D3. Grund dafür ist wohl die stärkere Bindungsfähigkeit von Vitamin D3 zu seinem Transportprotein (VBP). Vitamin D3 scheint vor allem bei unregelmäßiger (nicht täglicher) Einnahme deutlich effektiver zu sein als Vitamin D2 und eignet sich daher besser als Nahrungsergänzung.
Vitamin D reiche Lebensmittel
Lebensmittel decken nur 10% des Vitamin-D-Bedarfs. Dennoch sollte man regelmäßig Lebensmittel mit einem hohen Vitamin-D-Gehalt auf die Speisekarte setzen, da diese meist auch viele andere lebenswichtige Vitalstoffe enthalten. Die Vitamin-D-reichsten Lebensmittel finden Sie in der folgenden Tabelle:
| Lebensmittel | Vitamin D [µg/100g] | [Vitamin D [IE/100g] |
|---|---|---|
| Aal | 20 | 800 |
| Aal, geräuchert | 90 | 3600 |
| Austern | 8,0 | 320 |
| Austern | 8 | 320 |
| Avocado | 5 | 200 |
| Bavaria Blue | 1 | 40 |
| Bückling | 30 | 1200 |
| Butter | 1,20 | 48 |
| Camembert, 45% Fett | 0,3 | 12 |
| Champignons | 2 | 80 |
| Champignons | 1,90 | 76 |
| Chesterkäse, 50% Fett | 0,34 | 14 |
| Creme fraiche | 0,8 | 32 |
| Edamer, 40% Fett | 0,3 | 12 |
| Emmentaler, 45% Fett | 1,1 | 44 |
| Garnelen | 0,5 | 20 |
| Gouda, 40% Fett i. Tr. | 1,25 | 50 |
| Goudakäse, 45% F. i. Tr. | 1,30 | 52 |
| Heilbutt | 5 | 200 |
| Hering, Atlantik | 25 | 1000 |
| Hering, Ostsee | 7,8 | 312 |
| Hühnerei, gesamt | 2,90 | 116 |
| Hühnereigelb | 5,60 | 224 |
| Hühnerleber | 1,3 | 52 |
| Joghurt, 3,5% Fett | 0,1 | 4 |
| Kalbsleber | 0,33 | 13 |
| Kaviar | 5,9 | 236 |
| Krabben | 0,5 | 20 |
| Lachs , wild, frisch | 20 | 800 |
| Lachs, gezüchtet, frisch | 5 | 200 |
| Lebertran | 300 | 12.000 |
| Makrele | 4 | 160 |
| Matjeshering | 28 | 1120 |
| Morcheln | 3,1 | 124 |
| Pfifferlinge | 2,10 | 84 |
| Pfifferlinge | 2,1 | 84 |
| Quark, 20% Fett | 0,1 | 4 |
| Quark, 40% Fett | 0,19 | 7,6 |
| Rinderleber | 1,70 | 68 |
| Rinderleber | 1,7 | 68 |
| Rotbarsch | 2,3 | 92 |
| Rotwein | 2,7 | 108 |
| Sardinen | 10,8 | 432 |
| Sardinen | 10 | 400 |
| Schlagsahne, 30% Fett | 1,1 | 44 |
| Schmelzkäse, 45% Fett | 3,1 | 124 |
| Sekt | 2,7 | 108 |
| Shitakepilze, getrocknet | 40 | 1600 |
| Shitakepilze,frisch | 2,5 | 100 |
| Sprotte | 32 | 1280 |
| Steinpilze | 3,1 | 124 |
| Steinpilze | 3 | 120 |
| Thunfisch | 4,5 | 180 |
| Vollmilch, 3,5% Fett | 0,125 | 5 |
| Weißwein | 2,7 | 108 |
Vitamin-D-Bomben: Pilze
 Legen Sie frische oder getrocknete Pilze (Shiitake oder andere) im Sommer vor dem Verzehr für ein paar Stunden mit den Lamellen nach oben in die Mittagssonne. Studien haben gezeigt, dass der Vitamin D2-Gehalt von in Dunkelheit gezüchteten Pilzen durch die UVB-Strahlung der Sonne von 0,18μg/100g (7,2IE) Frischgewicht auf das 2728-Fache oder 491μg/100g Frischgewicht (19640 IE: 1μg = 40 IE) gesteigert werden kann. So können sie den Vitamin-D-Bedarf im Winter aus natürlichen Quellen decken und auch ohne Vitamin-D-Nahrungsergänzungsmittel optimieren.
Legen Sie frische oder getrocknete Pilze (Shiitake oder andere) im Sommer vor dem Verzehr für ein paar Stunden mit den Lamellen nach oben in die Mittagssonne. Studien haben gezeigt, dass der Vitamin D2-Gehalt von in Dunkelheit gezüchteten Pilzen durch die UVB-Strahlung der Sonne von 0,18μg/100g (7,2IE) Frischgewicht auf das 2728-Fache oder 491μg/100g Frischgewicht (19640 IE: 1μg = 40 IE) gesteigert werden kann. So können sie den Vitamin-D-Bedarf im Winter aus natürlichen Quellen decken und auch ohne Vitamin-D-Nahrungsergänzungsmittel optimieren.
Das Problem dabei: Nach einem Sonnenbad von 2 mal 6 Stunden in der hoch stehenden Sonne können Pilze 500-mal oder 10.000-mal mehr Vitamin D haben: Dennoch eine tolle Lösung, falls mal kein Vitamin D griffbereit ist.
Wieviel Vitamin D bildet die Haut?
Über 90% des 25(OH)D3-Bedarfs wird normalerweise durch die körpereigene Vitamin-D-Produktion in der Haut gedeckt. Dazu muss man die nackte Haut der Sonne aussetzen, ohne Sonnencreme zu benutzen. Nur die UVB-Strahlung ist in der stark genug für die Vitamin-D-Produktion in der Haut.
Die Sonne sendet neben dem sichtbaren Licht auch unsichtbare langwellige IR-Strahlung (Infrarot- oder Wärmestrahlung) und kurzwellige unsichtbare UV Strahlung (Ultraviolett) mit folgenden Wellenlängen aus [1 nm (Nanometer)=10-9 Meter]:
- IR-Strahlung: 780nm-1mm
- Sichtbares Licht: 750-380 nm
- UVA-Strahlung: 380-315 nm
- UVB-Strahlung: 315-280 nm
- UVC-Strahlung: 280-100 nm
Die UVA-Strahlen machen 75% der gesamten Strahlungsmenge und etwa 95% der UV-Strahlung aus, die die Erde erreicht. UVA-Strahlen sind zwar energieärmer als die kurzwelligeren und energiereicheren UVB-Strahlen, dringen aber tiefer in die (Leder-)Haut ein, wo sie das Kollagen schädigen und die Hautelastizität verringern. UVA-Strahlen durchdringen Wolken und Fensterglas und können in hohen Dosen vorzeitige Hautalterung, Pigment- und Altersflecken, Falten, Sonnenallergie und den gefährlichen schwarzen Hautkrebs (malignes Melanom) verursachen.
UVB-Strahlen machen nur etwa 5% der terrestrischen UV-Strahlung aus. UVB-Strahlen sind zwar energiereicher als UVA-Strahlen, dringen aber nur bis in die Oberhaut ein, verdicken dort die Hornhaut (Lichtschwiele), die die Haut vor der Sonne schützt, und sind für die Hautbräunung verantwortlich. Im Übermaß verursachen UVB Strahlen Sonnenbrand.
Die UVC-Strahlung werden von der Ozonschicht der oberen Erdatmosphäre blockiert.
Minimale Erythemdosis
Oberhalb des 37. Breitengrades auf der Nordhalbkugel – Deutschland liegt zwischen dem 47. und dem 54. Breitengrad – kommt nur in den Sommermonaten von Mai bis September in der Zeit über die Mittagszeit genügend UVB-Strahlung auf der Erde an, um die Haut zur Bildung von Vitamin D anzuregen, vorausgesetzt der Himmel ist wolken- und staubfrei, der Ozongehalt in Bodennähe ist gering und die Haut ist nicht mir Sonnencreme bedeckt. Sonnencreme blockt die UVB-Strahlung so stark ab, dass die Haut auch mittags im Sommer kein Vitamin D bilden kann.
Bei einem Ganzkörper-Sonnenbad in Bikini oder Badehose kann die Haut zwischen 10.000-20.000 IE Vitamin D produzieren, wenn man sich so lange der Sonne aussetzt, dass die Haut am Folgetag eine leichte Rötung zeigt. Diese Dauer entspricht der minimalen Erythemdosis (MED). Die MED hängt von
- Sonnenstand,
- Höhe des Ortes über dem Meeresspiegel,
- Durchlässigkeit der Atmosphäre für UVB-Strahlung,
- Pigmentierung der Haut bzw. deren Melaningehalt,
- Größe der bestrahlten Hautfläche,
- Reflexionen der Umgebung und
- Alter ab.
Die MED ist individuell verschieden und kann zwischen 10 Minuten und mehren Stunden betragen. Dunkelhäutige Menschen müssen bis zu 10-mal länger in der Sonne bleiben als hellhäutige Menschen, um die MED zu erreichen. Deswegen haben dunkelhäutige Menschen in unseren Breiten meist einen sehr viel größeren Vitamin-D-Mangel als hellhäutige Menschen.
Ist die MED erreicht, sollte man die Haut schützen, um das Risiko von Hautkrebs zu minimieren. Der Unterschied zwischen Heilmittel und Gift ist bekanntlich die Dosis. Wer nur mit Sonnencreme in die Sonne geht, hat einen Vitamin-D-Mangel.
Vitamin D – Solarien
Die Vitamin-D-Produktion der Haut lässt sich nur in speziellen Solarien fördern. Die meisten Solarien liefern eine hohe UVA-Strahlung aber nur eine geringe UVB-Strahlung und sind daher nicht für eine gefahrlose Vitamin-D-Bildung geeignet. Solarien mit erhöhter UVB-Intensität sind im Winter eine gute Alternative zu Sonnenbädern, wenn man keine Sonnencreme benutzt und die Bestrahlungsdauer auf etwa 1/2 bis 2/3 der MED/Tag begrenzt. Sonnenbrände sind aufgrund des erhöhten weißen und schwarzen Hautkrebsrisikos zu vermeiden.
Vitamin D Tagesbedarf (RDA)
Der Tagesbedarf an Vitamin D liegt nach Empfehlung der Deutsche Gesellschaft für Ernährung (DGE) für
- 0-1 Jahre bei 10μg (400 IE) und
- ab 1 Jahr bei 20μg (800 IE für Kinder, Jugendliche, Erwachsene, Schwangere, Stillende)
Basis der DGE-Empfehlung für Vitamin D ist eine aus gesundheitlicher Sicht optimale Vitamin-D-Versorgung, die angeblich bei einer 25(OH)D-Serumkonzentration von 50 nmol/L (20 ng/ml) oder darüber liegen soll, eine Schwelle, die, wie die oben genanten Studien zeigen, zu gering ist.
Das US Institute of Medicine (IOM) empfiehlt einen Tagesbedarf (RDA für Recommended Dietary Allowances)
- 0-1 Jahr: 10μg (400 IE)
- 1-69 Jahren: 15μg (600 IE) Kinder, Jugendliche, Erwachsene, Schwangere, Stillende
- 70+: 20μg (800 IE)
Das IOM geht ebenfalls noch von einem optimalen 25(OH)D-Serumspiegels von >50 nmol/L aus und vertritt die Auffassung, dass Serum-25(OH)D-Werte über 125-150 nmol/L (50-60 ng/ml) aufgrund der Gefahr einer Hyperkalzämie vermieden werden sollten.
Weltweit liegen die Referenzwerte für den Vitamin D Tagesbedarf (RDA) je nach Alter bei 10 – 20μg pro Tag, weil sich wohl die meisten Länder nach den Empfehlungen der IOM richten.
Vitamin D – RDA Kritik
Die RDA Empfehlungen für Vitamin D sind an zwei Voraussetzungen geknüpft:
- Der jeweilige Tagesbedarf für Vitamin D ist definitionsgemäß so ausgelegt, dass er für 97,5% der Bevölkerung ausreichend sein soll.
- Die RDA Empfehlungen gelten nur für gesunde Menschen.
Was wäre, wenn Sie oder Ihr Kind zu den 2,5% gehören, für die der empfohlene Tagesbedarf nicht gilt?
Und wer ist heute schon gesund?
Wenn Sie gesunde Zähne, gesunde Knochen und eine Idealfigur haben, wenn Ihre Blutwerte und Ihr Blutdruck in Ordnung sind, wenn Sie keine Potenz- oder Fruchtbarkeitsstörungen, keine chronischen Schmerzen, Magen-Darmprobleme, Verdauungsprobleme oder Probleme mit Muskeln und Gelenken haben und weder unter Schlafstörungen, Immunschwäche, Allergien, Depressionen oder Aufmerksamkeits- und Gedächtnisstörungen leiden, wenn Ihre Haut, Nägel und Haare in Ordnung sind und Sie sich rundum wohl fühlen, dann sind sie gesund.
Kennen Sie jemanden, auf den diese offensichtliche Definition von Gesundheit zutrifft?
Wenn aber nur ein verschwindend geringer Anteil der Bevölkerung in diesem Sinne gesund ist, auf welcher Grundlage sollte man dann den optimalen Tagesbedarfes an Vitamin D ermitteln? Belastbare Statistiken erfordern eine Mindestanzahl gesunder Menschen.
Herz-Kreislauf-Erkrankungen, Brustkrebs, Lungenkrebs und Darmkrebs sind für den größten Teil der Todesfälle verantwortlich. Die oben genannten Studien lassen erahnen, dass der von der DGE und dem IOM empfohlene Tagesbedarf für Vitamin D von 400-800 IE und der zugrunde gelegte „optimale“ 25(OH)D-Serumspiegel von 20 ng/ml (50 nmol/L) bei weitem nicht ausreicht, um die Entstehung schwerwiegender chronischer Krankheiten mit Todesfolge zu verhindern. Insofern liegt die Vermutung nahe, dass IOM und DGE die steigende Erkenntnisflut über die lebenswichtigen intrazellulären autokrinen Wirkungen von Vitamin D noch nicht angemessen gewürdigt hat.
Natürlicher Vitamin D Bedarf
Die beste Grundlage für die Bestimmung des optimalen Tagesbedarfs für Vitamin D ist die Natur und damit die Antwort auf folgende Fragen:
- Wie viel Vitamin D kann die Haut im Sommer maximal produzieren?
- Die menschliche Haut eines Erwachsenen kann bei Ganzkörperbestrahlung im Sommer pro Tag 10.000 – 20.000 IE (250 – 500μg) Vitamin D3 produzieren.
- Wie lange setzt sich der Mensch natürlicherweise der Sonne aus?
- Ein normaler Mensch bleibt nicht solange in der Sonne, bis sich seine Haut rötet. Bei zwei Drittel der MED produziert die Haut etwa 10.000 IE Vitamin D pro Tag.
- Wie hoch ist der Anteil der Haut, die normalerweise der Sonne ausgesetzt wird?
- Es ist davon auszugehen, dass sich bereits die Frühmenschen zumindest teilweise mit Kleidung bedeckt haben. Bei der Bestrahlung von 2/3 der Hautfläche läge die normale Vitamin D-Dosis bei etwa 6666 IE.
- Welche 25(OH)D3-Serumkonzentration wird mit dieser Vitamin-D3-Menge erreicht?
- Die Zufuhr von 10.000 IE Vitamin D3 pro Tag führt nach etwa 2-6 Monaten je nach Körperfettanteil zu einem stabilen 25(OH)D-Serumwert von etwa 40-80 ng/ml (100-200 nmol/L).
Welche 25(OH)D-Serumkonzentration man bei täglicher Zufuhr einer bestimmten Menge von Vitamin D näherungsweise erreichen kann, veranschaulicht folgende Tabelle:
| Tägliche Vitamin D Dosis in IE | Erreichbare 25(OH)D-Serumkonzentration in ng/ml |
|---|---|
| 400 | 6 |
| 1000 | 15 |
| 2000 | 30 |
| 3333 | 50 |
| 4000 | 60 |
Als sichere Obergrenze (UL: Upper Level of Intake) für die tägliche Vitamin D Zufuhr werden derzeit noch 4000 IE (100μg) Vitamin D3/Tag empfohlen. Aktuelle Untersuchungen namhafter Forscher legen jedoch jetzt schon nahe, dass die tägliche Vitamin-D-Zufuhr von 10.000 IE / Tag bei gesunden Erwachsenen auch bei langfristiger Einnahme zu keinerlei schädlichen Nebenwirkungen führt.
Ideal sei ein 25-OH-D-Status zwischen 30 und 60 ng/ml (75 – 150 nmol/L), empfahl im Jahr 2007 Dr. M. Holick, der US-amerikanische Arzt und Biochemiker, der mit der Identifizierung von Calcidiol und Calcitriol 1971 den Grundstein für neue diagnostische Methoden und Therapeutika für Vitamin-D-assoziierte Erkrankungen legte und bis heute als einer der weltweit führenden Vitamin-D-Forscher gilt.
Die Untersuchungen der letzten zehn Jahre deuten darauf hin, dass die ideale 25(OH)D-Konzentration zumindest im Bereich von 40-60 ng/ml (100-150 nmol/L) liegt. Die heute noch ursprünglich lebenden Massai haben eine natürliche 25(OH)D3-Serumkonzentration von ca. 45-47 ng/ml. Andere Naturvölker haben eine 25(OH)D-Serumkonzentration von 40-70 ng/ml.
Die weltberühmte Mayo-Klinik sieht den optimalen (25(OH)D-Serumspiegel für gesunde Menschen im Bereich von 20-50 ng/ml (50-125 nmol/L). Ideal sei ein 25-OH-D-Status von 40-60 ng/ml (100-150 nmol/L), schreibt die Deutsche Apothekerzeitung im Jahr 2013 und empfiehlt täglich 40 bis 60 IE Vitamin D pro Kilogramm Körpergewicht für einen normalen (besser: natürlichen) 25(OH)D-Status. Bei einem Gewicht von 70kg wären das 2.800-4.200 IE (70-105μg) Vitamin D3/Tag – das 4,5-fache der DGE Empfehlung aus dem Jahr 2017 für den Tagesbedarf eines Erwachsenen an Vitamin D.
Bei Menschen mit bestimmten Krankheiten (z. B. Autoimmunkrankheiten wie MS) wird Vitamin D schon seit Jahren in weit höheren Dosierungen (bis zu 300.000 IE/Tag) mit großem therapeutischen Nutzen eingesetzt, solange unter ärztlicher Aufsicht sichergestellt ist, dass der Serumcalciumspiegel im Normbereich bleibt und eine Calcifizierung der Weichteile, insbesondere der Arterien vermieden wird.
Übergewichtige benötigen wohl etwa 17% mehr Vitamin D pro 10kg Übergewicht, weil das fettlösliche Vitamin D vom Fettgewebe absorbiert wird und dem Stoffwechsel damit entzogen wird. Umgekehrt steigt die 25(OH)D-Serumkonzentration beim Abschmelzen der Fettpolster im Laufe des Abnehmens, weil das im Fettgewebe gespeicherte Vitamin D wieder freigesetzt wird.
Kumulierte Vitamin-D-Megadosen einmal im Jahr, Halbjahr, Vierteljahr oder einmal im Monat sind nach heutigem Kenntnisstand nicht zu empfehlen und können schädliche Nebeneffekte auslösen (erhöhtes Sturzrisiko, Hyperkalzämie)!
Da Vitamin D in enger Wechselwirkung mit Vitamin K, Calcium, Magnesium und Vitamin C steht, sollte die Einnahme von Vitamin D mit einer ausreichenden Zufuhr dieser Vitalstoffe kombiniert werden.
Achtung: Vitamin D stärkt die Muskulatur und beschleunigt die Reaktionszeit. Gewohnte Bewegungen müssen daher „neu erlernt“ werden. Regelmäßige körperliche Aktivität ermöglicht der Muskulatur, sich an solche (positiven) Änderungen anzupassen, um eine ansonsten erhöhte Sturzgefahr zu vermeiden.
Vitamin D Test
Bei der Bestimmung des Vitamin-D-Status wird die Serumkonzentration der zirkulierenden Speicherform von Vitamin D [25(OH)D3] gemessen. Eine Vitamin-D-Test kostet etwa 30 Euro und wird von der Krankenkasse bezahlt, wenn sie ärztlich verordnet wird.
Vitamin D Mangel beheben
Ein Vitamin-D-Mangel sollte so schnell wie möglich behoben werden. Dazu ist es notwendig zu wissen, wo man steht (Vitamin D Test!). Da es bei gleichbleibender täglicher Dosierung 6-24 Monate dauern kann, bis der 25(OH)D-Serumspiegel sein Maximum erreicht hat, muss man sich eines Tricks bedienen, um den Zielwert schon nach einer Woche zu erreichen. Dazu nimmt man an 2-5 aufeinander folgenden Tagen Megadosen (je 20.000-100.000 IE D3), deren Höhe sich nach dem Anfangs- und Zielwert und nach dem Körperfettanteil richten. Danach nimmt man (von Oktober bis März) täglich die individuell nötige Erhaltungsdosis (z. B. 4000-8000 IE). Je größer der Vitamin D Mangel ist, desto stärker steigt der 25(OH)D-Serumwert nach Zufuhr einer bestimmten Vitamin-D-Menge. Zur Kontrolle des Zielwerts empfiehlt sich ein weiterer Vitamin-D-Status-Test frühestens nach 3-6 Monaten.
Wichtig: Neben Vitamin D, sollten täglich mindestens 200μg Vitamin K2 als MK7, 250mg Magnesium und genügend Calcium zugeführt werden. Das Calcium sollte aus natürlichen Quellen stammen, um eine möglich Ablagerung in den Arterienwänden, der Niere und anderen Weichteilen zu vermeiden! Gesunde Ernährung und täglich mindestens 30 Minuten flotte Bewegung sind ohnehin Pflicht.
Vitamin D kaufen
Nahrungsergänzungspräparate gibt als Vitamin D Tabletten (z. B. Vigantol®),Vitamin-D Softgelkapseln, Vitamin D Sticks und Vitamin-D-Tropfen, jeweils als Vitamin D2 und D3.

Vitamin-D-Tropfen haben zudem eine sehr hohe Bioverfügbarkeit, weil Vitamin D in guten Vitamin-D-Tropfen in Kokosöl bzw. MCT-Öl gelöst ist. Das Öl, das zur Resorption des fettlöslichen Vitamin D notwendig ist, ist in den Vitamin-D-Tropfen also bereits enthalten. Die Vitamin-D-Tropfen sollten nach dem Essen eingenommen werden.
Vitamin D3 K2 Kombinationspräparate
Vitamin D sollte immer zusammen mit Vitamin K2 eingenommen werden, um eine Verkalkung der Weichteile und Arterien zu verhindern. Da beide Vitamine fettlöslich sind, bieten viele Hersteller in Kokosöl gelöste D3/K2-Kombi-Präparate in Tropfenform an. Ein Nachteil der D3/K2-Kombitropfen ist, dass Vitamin D3 im Stoffwechsel verbraucht wird, während Vitamin K über den Vitamin-K-Zyklus des Stoffwechsels regeneriert werden kann. Nimmt man die 10-fache Menge Vitamin D3 auf, braucht man also nicht unbedingt auch die 10-fache Menge Vitamin K. Außerdem sind D3/K2-Kombipräparate meist teurer als die Einzelprodukte. Daher meine Empfehlung: Beide Vitaminpräparate getrennt kombinieren. Lesen Sie dazu den Vitamin-K2-Artikel.
Vitamin D Buchempfehlung
Vitamin D – Optimiertes Studiendesign
Die oben an verschiedenen zum Teil tödlichen Krankheiten ermittelte Risikoreduktion durch Vitamin D wäre wohl weitaus drastischer ausgefallen, wenn die jeweiligen Krankheits- und Todesfälle nicht mit einer 25(OH)D-Serumkonzentration verglichen worden wären, die früher für als optimal galt (>50 nmol/L), sondern mit der Serumkonzentration, die von führenden Forschern heute als das natürliche Optimum angesehen wird (ca. 100-150 nmol/L).
Hilfreich wären belastbare Studien mit täglichen Vitamin-D-Dosierungen von 1000, 2000, 4000 und 6000 IE Vitamin D3 unter Berücksichtigung der Tatsache, dass es 6-24 Monate dauern kann, bis der 25(OH)D-Serumspiegel sein dosisabhängiges Maximum erreicht hat. Solche Studien sollte in Verbindung mit einer ausreichenden Zufuhr von Bor, Vitamin K2, Vitamin C, Magnesium und Calcium (keine Supplemente) im Massenverhältnis 1 zu 2, genügender täglicher körperlicher Aktivität und der Belehrung darüber durchgeführt werden, dass es infolge einer möglichen Verbesserung der neuromuskulären Funktion in der Übergangsphase zu einem erhöhten Sturzrisiko kommen kann. Besteht ein Mangel einer der genannten Faktoren, kann Vitamin D seine volle Wirkung nicht entfalten oder im Extremfall sogar gesundheitsschädlich wirken.
Vitamin D Fazit
Aktiviertes Vitamin-D reguliert über 2000 Gene, die über den Unterschied zwischen Leben und Tod entscheiden können. Der Tagesbedarf von Vitamin D wurde in den letzten Jahren immer wieder nach oben korrigiert, weil immer neue Stoffwechselwirkungen von Vitamin D bekannt wurden, die nicht von der endokrinen Wirkung der zirkulierenden Hormonform von Vitamin D [1,25(OH)D] als primärer Regulator des Calciumstoffwechsels abhängig sind, sondern nur durch die autokrine und parakrine Wirkung einer optimalen 25(OH)D-Serumkonzentration aktiviert werden. Es zeigte sich, dass zur vollen Aktivierung der autokrinen Wirkung im Vergleich zur endokrinen Wirkung von Vitamin D eine weitaus höhere Vitamin-D-Zufuhr erforderlich ist. Chronische Krankheiten erweisen sich damit einmal mehr als Folge eines aus dem Gleichgewicht geratenen Stoffwechsels.
Wer seinen Stoffwechsel ankurbeln und ihn in sein natürliches Gleichgewicht bringen will, wer die Selbstheilungskräfte des Körpers aktivieren und sich vor tödlichen Krankheiten, Immunschwäche, Depressionen, neurologischen Störungen und vermeidbaren Unfällen schützen möchte, sollte seinen Vitamin-D-Spiegel optimieren.
Wenn Ihnen der Artikel gefallen hat, können Sie den Autor mit einer Spende beglücken, ihre Einkäufe – für Sie kostenlos – künftig über den oben rechts stehenden Amazon-Link bestellen, einen Kommentar schreiben, Fragen stellen und den Artikel natürlich mit ihren Freunden und Bekannten teilen.
Vielen Dank für Ihr Interesse und Ihre Unterstützung!
Ihr Dr. Wulff
Artikel, die Leben retten können
- Vitamin K2 ist lebensnotwendig
- Stoffwechsel ankurbeln mit Lebensmitteln
- Abnehmen am Bauch
- Schnell abnehmen ohne Sport
- Die besten Appetitzügler
- Abnehmen leicht gemacht
- Die besten Abnehmtipps
- Die Heilkraft von Ballastoffen
- Kalorienbedarf ausrechnen
- Stoffwechsel ankurbeln und Fett verbrennen

